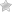Содержание
- Описание бронхоэктатической болезни и ее лечение народными средствами
- Клинические симптомы бронхоэктазии
- Причины и факторы риска
- Основные этиологические факторы
- Принципы диагностирования
- Классификация бронхоэктатической болезни
- Осложнения бронхоэктазов в легких
- Разновидности
- Народные средства
- Симптомы и диагностика
- Физиотерапия
- Патологическая анатомия
Описание бронхоэктатической болезни и ее лечение народными средствами
Бронхоэктатическая болезнь — это заболевание, обычно приобретенное в детстве, связанное с образованием бронхоэктаз (патологических расширений) и их нагноением в бронхах и нижней части легких. Эти изменения необратимы и приводят к функциональной неполноценности дыхательных органов. Термины «бронхоэктазы» и «бронхоэктатическая болезнь» стоит различать. Под бронхоэкстазами понимается сегментарное расширение бронхов из-за нарушения нервно-мышечного тонуса их стенок по причине воспаления, склероза, дистрофии или гипоплазии элементов бронхов. Они могут быть и вторичными в случае бронхита, абсцесса или туберкулезной каверны.
Описание
Слева — здоровое легкое и бронх, справа — бронхоэктатическая болезнь
Есть несколько классификаций бронхоэктатической болезни. В основном используется классификация А. Я. Цигельника.
- Формы: легкая, выраженная, тяжелая, сухая кровоточащая.
- Виды: цилиндрические, мешотчатые, смешанные, кистевидные.
- Односторонние и двусторонние.
- Локализованные по сегментам.
- Течение: стационарное и прогрессирующее.
- Осложнения: сердечная и легочная недостаточность; амилоид, который относится к стадиям заболевания, эмфизема легких; диффузный пневмосклероз; прочие.
- Сопутствующие заболевания: тонзиллит, синусит и другие.
Бронхоэктатическая болезнь — это недуг, которым чаще всего страдают мужчины. Проявляется он в основном в детстве и в молодом возрасте. Начало проявления определить сложно. Все потому что болезнь изначально проявляется как острое респираторное заболевание. Собрав анамнез, можно определить причину возникновения бронхоэктатической болезни при изначально перенесенной пневмонии.
Кашель, наиболее ярко выраженный в утренние часы, с часто выделяемой мокротой — основнойсимптом бронхоэктатической болезни. При цилиндрических бронхоэктазах мокрота отходит легко и без каких-либо болей, а при мешотчатых — нелегко. При «сухих» бронхоэктазах отсутствует мокрота, кашель и нагноительные процессы. В период ремиссии отделяемого совсем немного — не более 30 мл в сутки. В период обострения его количество превышает 500 мл. По утрам мокрота выходит полным ртом. В таком же количестве она выходит при принятии дренажных положений (лежачее положение под углом 30 градусов с поднятием ножного конца). Гнилая мокрота выходит в редких случаях, лишь при обострениях и запущенных формах.
Нередко наблюдаются случаи кровохаркания. Практически у 25–34 % больных обнаруживаются прожилки крови в мокроте. Есть вероятность и легочного кровотечения.
При тяжелом течении недуга и во время его обострения происходит ухудшение общего состояния больного, то есть увеличивается недомогание, снижается работоспособность и появляется вялость. Происходит продолжительное повышение температуры до 38 °С и увеличивается потоотделение.
При тяжелом течении заболевания происходит некоторая деформация фаланг пальцев — они обретают вид барабанных палочек, а ногти — форму часовых стекол. Возможна и деформация грудной клетки, приобретающей бочкообразную форму в результате пневмофиброза и эмфиземы.
Рентгенография и рентгеноскопия не всегда могут выявить бронхоэктазы, особенно если эти исследования выполнены в прямой проекции. Рентгенограмма может показать деформацию легочного рисунка, ячеистый легочный рисунок, пневмофиброз и повышенную прозрачность легочных путей. Косвенными признаками данной болезни можно назвать изменение положения легочного корня, смещение сердца в поврежденную сторону по причине уменьшения размера пораженной доли из-за ее сморщивания или ателектаза.
Бронхоэктатическая болезнь при функциональном исследовании легких у больных позволяет выявить нарушении вентиляции. При двустороннем течении болезни легких наблюдается рестриктивное нарушение, а при клинических признаках обструктивного бронхита вентиляционные показатели не меняются.
Бронхоэктатическая болезнь обостряется весной или осенью и при этом характеризуется разными симптомами. Возможны и различного рода осложнения типа пневмонии, эмпиемы, плеврита, очагового нефрита, амилоидоза почек, а также других органов. Не исключается легочное кровотечение и кровохарканье.
Клинические симптомы бронхоэктазии
Во многих случаях зафиксировать точное начало заболевания сложно, так как первые признаки рассматриваются как проявление простудных заболеваний. Больной может не придавать им значения, списывая на то, что простуда – это «обычное явление».
Трудности вызывает определение начала болезни у маленьких детей, у которых те же простудные заболевания могут проявляться не выражено. Чтобы сориентироваться, когда началась болезнь, нужно очень тщательно расспрашивать родителей буквально с фиксацией малейшего «чиха» ребенка.
За последние несколько десятков лет наблюдается снижение количества тяжелых форм и учащение легких (их еще называют малыми) форм.
Основные жалобы пациента:
- кашель;
- отхождение мокроты;
- редко – кровохарканье;
- одышка;
- ноющие боли в грудной летке;
- повышение температуры тела;
- заметное ухудшение общего состояния.
Самый главный клинический показатель бронхоэктатической болезни – кашель с мокротой.
Количество выделяемого из бронхов варьирует – от 20 до 500 мл. Наиболее обильное отхождение мокроты наблюдается:
- по утрам (очень характерный признак – «полным ртом»);
- если больной находится в лежачем положении и поворачивается на сторону не затронутых процессом бронхов (при одностороннем заболевании);
- при попытке наклониться вперед.
В мокроте невооруженным глазом можно определить наличие гнойного содержимого, из-за которого она может приобретать нерезкий специфический запах. При тяжелой форме заболевания выделяется мокрота с неприятным, гнилостного оттенка, запахом. В период затихания процесса может не отделяться вообще, у больного будет наблюдаться «сухое» покашливание.
Если собрать мокроту в банку, через некоторое время она разделяется на два заметно отличающихся слоя:
- верхний – жидкость повышенной вязкости, с примесью слюны в больших количествах;
- нижний – целиком состоит из гнойного осадка.
Для оценки интенсивности процесса более важно не то, сколько мокроты откашлял больной, а то, какой процент в ней гнойного содержимого. Кровохарканье хоть и наблюдается редко, но в ряде случаев может быть единственным признаком бронхоэктатической болезни, если у больного наблюдается так называемая «сухая» бронхоэктазия без гнойного процесса в бронхах
При выраженном кашле и слабости сосудистой стенки может возникнуть легочное кровотечение
Кровохарканье хоть и наблюдается редко, но в ряде случаев может быть единственным признаком бронхоэктатической болезни, если у больного наблюдается так называемая «сухая» бронхоэктазия без гнойного процесса в бронхах. При выраженном кашле и слабости сосудистой стенки может возникнуть легочное кровотечение.
Одышка – один из «популярных» признаков при бронхоэктазиях: она наблюдается у трети больных. Исчезает после того, как больного прооперируют.
Нередким симптомом, возникающим уже в разгар болезни, являются и боли в грудной клетке. Они связаны с изменениями в плевре.
Повышение температуры тела свидетельствует о наличии гнойно-воспалительного процесса и наблюдается в периоды ухудшения. Температура повышается до субфебрильных цифр (37,1-37,4 градуса по Цельсию). У тяжелых больных с выраженным гнойным процессом может повыситься до 38,5-39 градусов, при отхаркивании мокроты в большом количестве снижается.
Ухудшение общего состояния происходит тоже в период обострения. У таких больных наблюдаются:
- общее плохое самочувствие;
- вялость как при попытке поактивничать, так и в пассивном состоянии;
- снижение работоспособности;
- плохое настроение вплоть до подавленности психики – объясняется тем, что больному психологически мешает присутствие зловонной мокроты, неприятный запах при дыхании и изо рта, который трудно скрыть с помощью дезодорирующих приспособлений (конфет, спреев).
Внешний вид больных может измениться только в далеко зашедших случаях, когда из-за выраженных изменений в бронхах ухудшается вентиляция легких. При этом кожа и видимые слизистые оболочки становятся бледными. Выраженный цианоз (посинение) покровов и пальцы в виде барабанных палочек с булавовидным утолщением, которые ранее были прогностическим признаком бронхоэктазий, сейчас встречаются очень редко.
Из общих клинических проявлений у детей и подростков при тяжелой форме заболевания могут отмечаться:
- небольшая задержка физического (иногда умственного) развития;
- замедление полового созревания.
Причины и факторы риска
В полной мере этиологические факторы заболевания не установлены. Наиболее значимыми причинами развития бронхоэктатической болезни принято считать следующие:
- генетически обусловленные особенности строения бронхиального дерева (неполноценность стенки, недоразвитие гладкой мускулатуры, соединительнотканного компонента бронхов, несостоятельность системы бронхопульмональной защиты);
- необратимые изменения структуры слизистой оболочки бронхов, возникшие на фоне перенесенных в детском возрасте инфекционных респираторных заболеваний (как бактериальной, так и вирусной природы);
- курение, злоупотребление алкоголем матери во время беременности и перенесенные в этот период вирусные заболевания;
- врожденные аномалии строения бронхиального дерева (около 6% случаев).
- неблагоприятные климатические условия в зоне проживания;
- неблагополучная экологическая обстановка;
- профессиональные вредности (производственный контакт с токсичными и агрессивными летучими веществами, пылью, взвесями, туманами);
- курение, злоупотребление алкоголем;
- хронические заболевания бронхолегочной зоны;
- тяжелая физическая работа.
В результате воздействия причинных факторов (при наличии отягчающих факторов риска) происходят структурные и функциональные изменения бронхиального дерева. Нарушается бронхиальная проходимость, что ведет к задержке адекватной эвакуации бронхиального секрета; в бронхах развиваются воспалительные изменения, которые при прогрессировании способны привести к дегенерации хрящевых пластинок, гладкой мышечной ткани, склерозированию бронхиальной стенки. Нарушение откашливания, застой и инфицирование секрета в расширенных бронхах влекут появление характерных признаков заболевания.
Основные этиологические факторы
Причины развития этого заболевания многочисленны. Они различаются в зависимости от формы бронхоэктатической болезни. Причина развития врожденных бронхоэктазов – нарушение процесса развития бронхов еще во время внутриутробного развития малыша. Неполноценность бронхов связана с недостаточной выработкой особого вещества (альфа-1-антитрипсина).
Генетический дефект является причиной деформации (расширения) бронхов в последующем и нарушения выведения секрета (мокроты). Застойные явления способствуют присоединению инфекции. Подобные изменения в бронхиальном дереве не поддаются лечению и являются необратимыми. Врожденные нарушения могут проявляться в следующем:
- снижении местного иммунитета;
- слабости стенок бронхов;
- размягчении бронхов;
- слабости соединительной ткани;
- усиленной продукции мокроты;
- изменении состава и вязкости секрета бронхов.
Аномалии развития легких обусловлены следующими факторами:
- наследственностью;
- курением и употреблением алкоголя матерью во время беременности;
- токсическим воздействием лекарств на плод;
- плохой экологической обстановкой;
- инфекционными заболеваниями (краснухой, токсоплазмозом, цитомегаловирусной инфекцией);
- хроническими соматическими болезнями.
Причины формирования бронхоэктазов в легких у детей и взрослых кроются в хронической патологии органов дыхания. Респираторные болезни чаще всего возникают в детском возрасте. Выделяют следующие причины вторичной (приобретенной) формы бронхоэктатической болезни:
- длительно протекающую пневмонию;
- пневмосклероз;
- тяжелый хронический бронхит;
- саркоидоз легких;
- наличие опухоли или кисты в легких или органах средостения;
- туберкулез;
- хронические пылевые заболевания (силикозы, силикатозы, карбокониозы, металлокониозы);
- ревматизм;
- системную красную волчанку;
- наличие инородных предметов в нижних дыхательных путях.
К факторам риска деформации бронхов относится переохлаждение, частые респираторные инфекции в детстве, контакт с больными туберкулезом, курение, алкоголизм, профессиональные вредности. Бронхоэктаз – это благоприятный фактор для развития инфекции. Нарушение дренажной функции бронхов способствует активизации и скоплению бактерий (кокков, синегнойных палочек, клебсиелл, хламидий, кишечных палочек, легионелл).
Принципы диагностирования
Предположить наличие бронхоэктазов, опытный врач способен уже на этапе опроса пациента, так как симптоматика является достаточно специфичной.
При обследовании объективного характера, специалиста интересуют кисти пациента, а именно – его пальцы. При наличии патологии кончики пальцев будут утолщены и расширены, а также имеют сходство с барабанными палочками.
Когда выполняется прослушивание легких фонендоскопом, то есть производится аускультация, в период обостренного течения заболевания будут выявлены влажные хрипы, которые после не проходят. В период ремиссии данный признак, по большей части, отсутствует.
Изменения, определяющиеся при помощи анализа крови.
Опровергнуть либо же подтвердить диагноз бронхоэктатической болезни легочной системы, помогают определенные обследования.
Инструкция выглядит следующим образом:
- Анализ крови общего характера, который может быть показательным лишь при обострении патологии – в нем обнаруживаются классические проявления воспалительных процессов – увеличение числа нейтрофилов, лейкоцитов и рост показателей СОЭ.
- Общий анализ отделяемой слизи, в котором должны обнаружиться нейтрофилез, лейкоцитоз и бактерии.
- Определение показателей ионов натрия и хлорида – при наличии подозрений на муковисцидоз.
- Требуется обследование иммунолога – когда имеется подозрение на иммунодефицит.
- ЭКГ, когда уже сформировано легочное сердце, на пленке отобразятся признаки гипертрофических изменений правого желудочка.
- Обзорная рентгенография грудной клетки – может быть выявлена ячеистость, тем не менее, она не является прямым указанием, а лишь позволяет предположить наличие бронхоэктазов.
- Бронхография, которая является наиболее информативным способом диагностирования.
- Компьютерная томография.
Компьютерная томография.
Также, может рекомендоваться бронхофиброскопия. Диагностику выполняют не каждому пациенту. Но, такое исследование характеризуется высокой информативностью.
Цена подобной диагностики в частном центре может быть высокой
Стоит обратить внимание на то, что существуют некоторые противопоказания
Тактика терапии бронхоэктатической болезни
Необходимо совершить полный отказ от курения.
Лечение бронхоэктатической болезни легких подразумевает соблюдение следующего алгоритма:
- Абсолютный отказ от табакокурения и понижение до максимального уровня контакта с промышленными и прочими типами загрязнителей воздуха.
- Промывание бронхиального древа антисептическими растворами. Можно использовать Диоксидин, Хлорофилипт, Фурацилин и прочие подобные препараты.
- Вводить антибактериальные и разжижающие мокроту средства напрямую в бронхи.
- Следовать системной антибактериальной терапии, при которой назначаются антибиотики расширенного спектра воздействия либо, при проведении посева мокроты, те препараты, к которым обнаружена наибольшая чувствительность патогенных микроорганизмов.
- Принимать препараты, которые разжижают скопившуюся в бронхах мокроту либо муколитические средства – Бромгексин, Амброксол, Ацетилцистеин.
- Принимать средства, которые ускоряют выведение слизи из бронхиальных путей, либо отхаркивающие – препараты на основе подорожника и плюща.
Необходим прием антибиотиков, назначенных специалистом.
При тяжелых ситуациях и сложном течении может потребоваться хирургическое вмешательство, которое направлено на удаление части бронхиального дерева. В последние годы применяется редко, так как консервативные методики лечения показывают достаточную позитивную тенденцию.
Также, требуется посещать рекомендованные лечащим специалистом физиотерапевтические процедуры.
Классификация бронхоэктатической болезни
Бронхоэктатическая болезнь делится на несколько видов, классифицируемых по разным признакам. Прежде всего, это характеристика самого бронхоэктаза, его форма и распространенность таких участков.
По форме изменений
По этому признаку выделяют следующие виды:
- Мешотчатые бронхоэктазы. Это небольшие по распространенности участки расширения, которые имеют овальную или круглую форму. Могут быть единичными или множественными, располагающимися в разных участках бронхиального дерева.
- Четкообразные. Так называют несколько расположенных подряд мешотчатых бронхоэктазов. Они действительно по внешнему виду напоминают четки.
- Цилиндрические. Это большие по протяженности и равномерные по диаметру участки расширения бронха. Они могут занимать в длину весь бронх или большую его часть.
- Веретенообразные. Бронхоэктаз этого вида постепенно расширяется, а затем также постепенно сужается до нормального диаметра бронха, напоминая веретено.
- Смешанные. При этом виде могут встречаться бронхоэктазы разной формы в разных участках бронхиального дерева.
По фазам патологического процесса
Отличаются они следующим образом:
- Обострение – это состояние, при котором в бронхоэктазе начинается рост бактериальной инфекции, происходит нагноение содержимого, возникает выраженная клиническая картина;
- Ремиссия – это фаза, в которой бронхоэктазы существуют, но их содержимое слизистое, воспаление отсутствует, клиническая картина имеет минимальные проявления или ее вовсе нет.
По распространенности патологии

Бронхоэктаз и вовсе может быть один, оставшийся вследствие какого-либо перенесенного заболевания. В случае, если бронхоэктазов очень много и они расположены с обеих сторон во всех участках бронхиального дерева, говорят о диффузном поражении.
По тяжести болезни
Заболевание может быть легким, средне тяжелым и тяжелым. При этом в учет берется количество обострений в год, объем выделяемой в сутки мокроты во время обострения и наличие клинических проявления в стадию ремиссии.
Тяжесть болезни может быть:
- Легкой – обострения наступают до двух раз в год, гнойная мокрота выделяется в малых количествах, в стадию ремиссии клинические проявления отсутствуют;
- Средней – обострения до пяти раз в год, мокроты во время обострений отделяется до 100 мл в сутки, в ремиссию может быть кашель, особенно утром, с небольшим количеством слизистой мокроты;
- Тяжелой – болезнь практически постоянно находится в стадии обострения, гнойная мокрота отходит “полным ртом”, возможны прожилки крови, в стадии ремиссии сохраняются признаки дыхательной недостаточности.
По происхождению
В зависимости от происхождения бронхоэктатическая болезнь может быть:
- Первичной, возникающей вследствие генетических дефектов или аномалий развития бронхиального дерева;
- Вторичной, возникающей на фоне другой патологии дыхательной системы, в этом случае говорят о вторичных бронхоэктазах.
Осложнения бронхоэктазов в легких
При значимом кровохарканье проводят эмболизацию бронхиальной артерии, однако при нарушении функции легкого выполняют резекцию.
При суперинфекции, вызванной М. avium комплексом М. avium, назначают несколько препаратов: кларитромицин или азитромицин; рифампин или рифабутин и этамбутол.
Редко возникает необходимость в резекции локальных бронхоэктазов. Однако она может понадобиться при неэффективности антибиотикотерапии и мучительных симптомах. Некоторым пациентам с диффузными бронхоэктазами проводится трансплантация легких. 5-летняя выживаемость при трансплантации комплекса сердце-легкие составляет 65-75%. Функция легких улучшается в течение 6 мес и сохраняется не менее 5 лет.
Разновидности
Основным условием классификации бронхоэктатической болезни считается форма расширения органа, которая бывает:
- цилиндрической. Зачастую появляются на фоне протекаемой в организме инфекции. При этом в органе не наблюдается большое скопление гнойной жидкости, отчего состояние здоровья больного не очень тяжёлое;
- чёткообразной. Появляются «чётки» тогда, когда на одном бронхе формируется сразу несколько овальных полостей, в которых собирается большое количество гноя или мокроты. Болезнь протекает несколько тяжелее, чем предыдущая форма;
- мешотчатой. Такое расширение обычно наблюдается на одном бронхе, и представляет собой шар. Эта форма наиболее часто встречается при врождённых дефектах в строении лёгких. В шарообразных мешочках может скапливаться большое количество гнойной жидкости, от чего размеры их увеличиваются. Это, в свою очередь, приводит к небольшим дискомфортным ощущениям при дыхании;
- веретенообразной – при которой диаметр бронхоэктаза плавно сужается, с переходом в здоровый бронх. Такая форма не даёт вероятности к образованию скопления жидкости;
- смешанная — когда у одного больного могут возникать бронхоэктазы разнообразных форм. Обычно это выявляется на фоне воспалительных процессов или заболеваний, которые приводят к изменению ткани лёгких. Протекание такой формы болезни полностью зависит от количества и размеров бронхоэктазий.
Болезнь носит хронический характер, потому что бронхоэктазы со временем не проходят. В таких случаях общее состояние больного зависит от того, в какой фазе находится болезнь. Всего их может быть две:
- обострение. При этой фазе может наступить резкое ухудшение состояния больного, от ярко выраженного проявления признаков болезни и скопления большого количества гноя. Может понадобиться срочная госпитализация. При несвоевременном обращении за помощью, болезнь осложняется пневмонией. Частота обострений сугубо индивидуальна и может выражаться от одного или двух раз в год, до нескольких раз в месяц;
- ремиссия. Эта фаза характеризуется отсутствие проявления симптомов. Человек чувствует себя абсолютно здоровым, занимается обычными делами и работой. Деформация органа присутствует, но не проявляется затруднительным дыханием или дискомфортом.
По локализации бронхоэктазы могут быть:
- односторонними, повреждая только одну часть лёгкого. Такими бывают только врождённые образования;
- двусторонними – с распространением по всем частям лёгких.
Чтать также: Суть кодирования от алкоголизма По тяжести протекания болезнь делится на степени:
- начальную, при которой обострения случаются максимум два раза в год, не чаще. Больной не жалуется на симптомы и ведёт привычный образ жизни;
- среднюю – ухудшение протекания болезни происходит до пяти раз в год. При обострениях такой степени состояние больного резко ухудшается. В такие периоды человек на некоторое время теряет работоспособность. Обильно выделяется мокрота и затрудняется дыхание. При ремиссии возобновляется трудовая деятельность, но остаётся кашель;
- тяжёлую. В этом случаем обострения наблюдаются примерно раз в несколько месяцев. Состояние больного сильно ухудшается. При кашле выделяется гной и кровь. Кожа бледная, с синеватым оттенком, что означает недостаточное поступление кислорода в ткани. Людей с такой степенью тяжести лучше всего госпитализировать. Время ремиссии короткое, трудовая деятельность полностью не восстанавливается;
- очень тяжёлую – периодов отступления бронхоэктатической болезни нет. У больного состояние здоровья в норму не приходит. Наблюдаются осложнения в виде сердечной недостаточности и пневмосклероза.
Народные средства
Данные методы лечения не могут заменить полноценную медикаментозную и инструментальную терапию. Однако как вспомогательная мера являются вполне приемлемыми.
Полезен больным барсучий жир. Его принимают вместе с горячим молоком (столовая ложка на стакан). При желании разрешается добавить сахара по вкусу. Важный момент – эффект проявится, лишь если снадобье пить курсами по 30 дней.
Хорошо помогают соки:
- черной редьки;
- подорожника;
- калины.
Их смешивают в количестве чайной ложки с медом и употребляют перед каждым приемом пищи.
Облегчает кашель отвар, приготовленный из исландского лишайника. Его пьют просто как чай.
При незначительных кровотечениях в легких подойдет средство на основе таких трав:
- пастушья сумка;
- крапива;
- тысячелистник;
- спорыш.
Все ингредиенты подготавливают в равных частях. Для настойки берут столовую ложку смеси и заливают 200 миллилитрами кипятка. Пить необходимо по полстакана слегка теплого снадобья и исключительно перед едой.
Симптомы и диагностика
Типичный признак (симптом) бронхоэктазов — кашель с гнойной мокротой, который возникает в утреннее время после сна и в вечерние часы перед засыпанием. В обострении заболевания температура может достигать отметки 39 °С, при этом выделяется 150- 200 мл мокроты в сутки при кашле. Если процесс тяжелый, то выделяться может до 500 мл и даже больше. Менее чем у половины больных возникает периодическое кровохарканье.
Боли в грудной клетке при дыхании не считаются типичным симптомом, но в некоторых случаях могут быть. Поступают жалобы от больных на снижение массы тела и слабость. В анамнезе в половине случаев есть рецидивирующая болезнь легких с раннего детства. Бронхоэктазы характеризуются обострением и затиханием симптомов.
Физическое обследование
При осмотре врач обнаруживает грудную клетку, напоминающую бочку. Ногти принимают форму «часовых стекол», также типично изменение пальцев – синдром «барабанных палочек». Бронхоэктатическая болезнь не имеет типичных перкуторных симптомов. Но врач может зафиксировать ограничение подвижности нижних краев легких, участки локального притупления в проекции пораженной зоны, а при выраженной эмфиземе — коробочный перкуторный звук.
Аускультативные диагностические методы выявляют жесткое дыхание. В дни обострения на фоне жесткого дыхания над пораженными отделами легких прослушиваются незвонкие влажные хрипы. После откашливания они могут стать менее интенсивными, а при развитии перибронхиального пневмонического инфильтрата они становятся звонкими.
Лабораторная и инструментальная диагностика
Обязательно проводят общий анализ крови, который при бронхоэктазах показывает повышение уровня СОЭ и лейкоцитов. Вероятна также анемия. Анализ мокроты — при отстаивании имеет трехслойный характер. Бакпосев обнаруживает различных возбудителей заболевания: микобактерии туберкулеза, анаэробы и т.д. Также актуальны такие лабораторные методы исследования как определение содержания электролитов в потовой жидкости и исследование глобулинов в сыворотке крови.
Среди инструментальных исследований наиболее актуальна рентгенография грудной клетки, которая выявляет перибронхиальный фиброз в пораженных сегментах, ячеистость легочного рисунка, ателектазы, деформацию сосудистого рисунка, множественные кистозные образования. При муковисцидозе патологические изменения в основном находятся в верних долях легких.
Бронхография — метод, который применяется при затихании процесса (после обострения), потому что бронхиальный секрет блокирует прохождение контрастного вещества. Цилиндрические бронхоэктазы дают картину «обрубленного дерева». При мешотчатых бронхоэктазах дистальные отделы бронхов выглядят вздутыми. При непереносимости йода запрещено проведение контрастирования йодсодержащими препаратами.
Компьютерная томография с высоким разрешением используется для достоверной диагностики бронхоэктазов. Максимально чувствительна данная методика при выполнении срезов каждые 10 мм.
Бронхоскопия обязательно проводится при первичном обследовании больного с подозрением на бронхоэктазы. Метод дает возможность уточнить место расположения и тип бронхоэктазов, выявить или невыявить опухоль или инородное тело в бронхе. Бронхоскопия актуальна и для получения материала для бактериологического или цитологического исследования и при необходимости взять биопсийный материал.
Исследование ФВД может не выявить нарушений. Это исследование применяют для раннего обнаружения бронхообструктивного синдрома. Когда болезнь усугубляется, развиваются рестриктивные или рестриктивно-обструктивные вентиляционные нарушения, фиксируют гипоксемию.
Дифференциальная диагностика
Дифференциальная диагностика бронхоэктазов достаточно легка. Проблема может быть при выраженной деформации бронхов, что бывает при хронической обструктивной болезни легких. Но с помощью компьютерной томографии можно подтвердить или опровергнуть диагноз бронхоэктазов.
Кистевидные ателектазы следует дифференциировать от мелких бронхиальных кист с помощью контрастирования. Также бронхоэктазы при диагностике отличают от туберкулеза, который может быть как самостоятельным заболеванием, так и протекать параллельно с бронхоэктатической болезнью. Туберкулез может быть не только у людей в возрасте, но даже у маленьких детей. Рентгенография демонстрирует инфильтрат в легких или очаговые поражения. Если есть подозрение на туберкулез, проводят КТ или томографию легких, исследуют мокроту, проводят реакцию Манту и т.д.
Физиотерапия
Терапия физическими факторами – важный компонент лечения при бронхоэктазии. Задачами ее являются:
- санация бронхов (то есть устранение из их просвета инфекции);
- восстановление нормального оттока мокроты из бронхов;
- минимизация симптомов интоксикации;
- повышение устойчивости организма к воздействию вредных факторов;
- активизация местного иммунитета.
К сожалению, физиотерапия разрешена не каждому пациенту с бронхоэктазами. Противопоказаниями к ее назначению являются:
- выраженное истощение, слабость больного, особенно с тяжелыми формами бронхоэктазий (с большим количеством гнойной мокроты и кровохарканьем);
- спонтанный пневмоторакс;
- ТЭЛА – хроническая рецидивирующая ее форма;
- крупные одиночные кисты легкого;
- бронхогенный рак;
- послеоперационные трахеобронхиальные свищи;
- выпотной плеврит с большим количеством плевральной жидкости.
К методам физиолечения, улучшающим дренажную функцию бронхов, относятся:
- постуральный дренаж (перед началом процедуры врач рекомендует пациенту принять препараты, расширяющие бронхи и улучшающие отхождение из них мокроты; через полчаса после этого начинают сеанс: больной медленно выполняет 5 вдохов через нос и выдохов сквозь сжатые губы, затем так же медленно делает глубокий вдох и 4-5 раз неглубоко покашливает; если при этом еще совершать по грудной клетке легкие поколачивания, мокрота отделяется существенно легче);
- вибротерапия.
С целью разжижения вязкой мокроты применяют ультразвуковые ингаляции с амброксолом и другими сходными с ним по действию препаратами.
Уменьшить выраженность воспалительного процесса помогут:
- УВЧ-терапия;
- ингаляции глюкокортикостероидов;
- электрофорез кальция хлорида.
Чтобы расширить просвет бронхов и восстановить ток воздуха и отток мокроты из них, назначают:
- ингаляции бронхолитических препаратов (сальбутамол, ипратропия бромид);
- вентиляцию с непрерывным положительным давлением (в течение и вдоха, и выдоха на бронхолегочную систему оказывают воздействие повышенным давлением, в результате чего восстанавливается нормальный газообмен ниже места обструкции).
В ряде случаев больному бронхоэктатической болезнью показано санаторно-курортное лечение в местных санаториях или на климатических курортах (в зависимости от состояния). Рекомендуют его пациенту только при ремиссии заболевания и спустя минимум 3-4 месяца, а в ряде случаев и полгода после оперативного вмешательства на легких. Из физиопроцедур на курортах хорошо зарекомендовали себя аэротерапия и спелеотерапия.
Если болезнь протекает тяжело – выделяется большое количество мокроты гнойного или гнойно-кровянистого характера, имеются признаки выраженной сердечной или легочной недостаточности – в санаторий пациента не направляют, поскольку лечение вряд ли существенно улучшит его состояние, а напротив, может стать причиной развития осложнений.
Патологическая анатомия
Следует различать 2 главных формы расширений бронхов — цилиндрическую и мешотчатую; при цилиндрических бронхоэктазах имеется равномерное расширение бронха, стенки которого большею частью утолщены и гипертрофированы; окружающая легочная ткань нормальная или фйброзно изменена. Мешотчатые бронхоэктазы обычно преимущественно развиваются в измененной легочной ткани; они бывают различной величины — до куриного яйца; стенки их чаще резко атрофированы, окружающая легочная ткань сморщена, атрофирована. Слизистая оболочка расширенных бронхов бывает утолщена, инфильтрирована, а в дальнейшем — атрофична. Сосуды подслизистой ткани нередко аневризматически расширены и могут служить источником кровотечений.
Помимо цилиндрической и мешотчатой форм бронхоэктазов, бывают и смешанные формы, получившие название веретенообразных; слизистая оболочка их чаще атрофирована, реже гипертрофирована, иногда появляются изъязвления или полипозные разрастания, служащие источником кровотечений. Вокруг бронхоэктазов имеются ателектатические или эмфизематозные участки легочной ткани; иногда в сморщенной легочной ткани находятся отдельные «бронхоэктатические каверны».